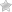Трикуспидальный клапан располагается между правыми желудочком и предсердием, играет важнейшую роль в сокращении сердца. Клапан открывается, когда венозная кровь переходит от предсердия в желудочек, и закрывается во время обратного процесса. Благодаря работе клапана кровь может поступать в аорту и артерию полностью.
Однако по некоторым причинам заслонки трикуспидального клапана могут заходить в предсердие, из-за чего закрываться не полностью. Это состояние и называется пролапсом трикуспидального клапана. Пролапс может не причинять вреда здоровью, но постепенно прогрессировать, из-за чего осложниться.
Можно ли его диагностировать самостоятельно по симптомам? Разберём по пунктам.
Особенности болезни
- ПТК чаще всего страдают взрослые мужчины. В этом случае пролапс развивается на фоне других заболеваний.
- У детей ПТК чаще всего имеет врождённую форму, вызванную нарушениями внутриутробного развития.
- ПТК у беременных зачастую осложняется гестозом и фетоплацентарной недостаточностью, которые могут приводить к преждевременным родам. Именно поэтому на протяжении всей беременности важно консультироваться с врачом по поводу возможного лечения.
Степени и формы
- первичной, не сопровождающейся лёгочной гипертензией и появляющейся на фоне первичной патологии сердечной мышцы;
- вторичной, появляющейся на фоне гипертрофированности правого желудочка и лёгочной гипертензии;
В современной медицинской практике выделяют 4 степени пролапса трикупидального клапана:
Первая. Характеризуется обратным током крови, который не нарушает общего процесса движения её по сосудам. Имеет место небольшой пролапс трикуспидального клапана без значимой регургитации.
- Вторая. При пролапсе трикуспидального клапана 2-й степени наблюдается обратный ток крови проходит на расстоянии 20 мм от трикупидального клапана.
- Третья. Расстояние увеличивает более чем на 20 мм.
- Четвёртая. Регургитация явно выражена, проходит на большом протяжении от полости правого предсердия.
Более подробно о регургитации трёхстворчатого клапана расскажет следующее видео:
Причины возникновения
Самая распространённая причина ПТК — инфекционный эндокардит. Чаще всего это заболевание развивается из-за антисанитарных условий во время приёма наркотиков. У детей пролапс появляется из-за врождённых пороков, например, аномалии Эпштейна, во время которого заслонка клапана смещается в правый желудочек. К другим причинам ПТК можно отнести:
- карциноидная опухоль, высвобождающая гормоны, которые повреждают клапан;
- синдром Марфана;
- травматизация грудного отдела;
- ревматизм;
- ревматоидный артрит;
Симптомы
Если регургитация незначительна, пролапс не имеет ярко выраженной симптоматики. Симптомы в данном случае будут субъективными вроде:
- Снижения объёма мочи, который образуется за конкретное время, по сравнению с нормальным состоянием здоровья;
- Усталости и высокой утомляемости.
- Вздутия живота.
- Отёчностей нижних конечностей.
- Высокого сердцебиения.
Признаками, по которым заболевание можно дифференцировать от других, считаются:
- увеличенный размер печени;
- увеличенный размер предсердия и правого желудочка;
- усиливающийся при вдохе пансистолический шум в сердце;
- порок сердца;
Если симптоматика может различаться в зависимости от особенностей организма больного, то признаки остаются неизменными для всех.
Диагностика
- Рентген грудной клетки и сердца с контрастированием пищевода.
- Фонокардиографию.
- Вентрикулографию.
- ЭКГ, показывающее расширение сердца.
- Зондирование правых отделов сердечной мышцы.
- ЭхоКГ с допплерометрией для измерения давления в сердце.
Также требуется дополнительное консультирование у кардиолога и терапевта.
Лечение
Если ПТК не несёт значительного дискомфорта больному, то его лечение не требуется. Однако при проявлении острых признаков, необходимо незамедлительно приступить к их устранению. Лечение назначается в зависимости от степени патологии.
Терапевтическое
Терапевтическая методика предназначена для пролапса трикуспидального клапана первой степени. Она сводится к нормализации состояния пациента и постоянному контролю за ним, то есть наблюдению у кардиохирурга. Больному показано:
- Отказаться от вредных привычек вроде табакокурения и алкоголя, влияющих на сосуды.
- Придерживаться питания с низким содержание жиров.
- Выполнять минимальные физические упражнения для укрепления сердечной мышцы.
Также рекомендовано посещать массажиста или остеопата, проходить иглоукалывание по желанию.
Медикаментозное
Медикаментозное лечение, по большей части, направлено на облегчение симптомов болезни, а не её лечение, а также устранение сердечной недостаточности и лёгочной гипертензии. Для этого пациенту назначаются:
- диуретические препараты;
- венозные вазодилаторы;
- ингибиторы АПФ;
- антикоагулянты;
- бета-адреноблокаторы;
- сердечные гликозиды;
- метаболические лекарственные средства;
В зависимости от причин ПТК и сопутствующих заболеваний могут назначаться и другие лекарственные средства.
Хирургическое
Хирургическое лечение показано при ПТК третьей — четвёртой степени. Для этого применяют:
- Пластику трикуспидального клапана:
- по Бойду. На фиброзное кольцо накладывают и затягивают П-образный шов, который сужает клапанное отверстие.
- по Де Вега. На фиброзное кольцо накладывают полукисетный шов.
- по Карпантье. Для сужения подшивают опорное кольцо.
- Протезирование трикуспидального клапана. Клапан ревизируется, створки иссекаются, после чего производится установка протеза из полимерного материала.
К протезированию, обычно, прибегают, если пациент болеет инфекционным эндокардитом, нет эффекта от пластики или клапан изменён на структурном уровне. Протезирование — сложная операция, которая часто может осложняться.
Лечение народными средствами медицины можно применять только в совокупности с консервативным и на первой стадии ПТК. В остальных случаях оно может помешать, поскольку будет угнетать симптомы, и пациент может пропустить критическое состояние.
Для лечения ПТК используют такие рецепты:
- Травяной отвар. Используются цветы боярышника, вереска и терна в равных долях. Стол. ложку сбора нужно залить стаканом горячей кипяченой воды, поставить на водяную баню на 16 мин. Полученный отвар сцедить и выпить в два приёма. На следующий день повторить.
- Розмариновая настойка. Необходимо взять 100 граммов сушеных листьев розмарина и залить их 2 л сухого красного вина. Настаивать смесь 2 месяца в тёмном месте, затем принимать по 50 мл трижды в день.
- Мятный отвар. Чайн. ложка сухой мяты заливается 300 мл горячей кипячёной воды и настаивается час. Затем процеживается и принимается по половине стакана трижды в день.
Также рекомендуется пить отвары: боярышника, пустырника, мелисы, чабреца, календулы, ромашки и душицы.
Профилактика заболевания
Основная профилактика ПТК сводится к лечению ревматизма и предупреждению его рецидивов, то же относится и к другим заболеваниям, которые могут послужить причиной для появления патологии.
- Человеку, входящему в группу риска, необходимо постоянно наблюдаться у кардиолога и кардиохирурга.
- Также важно соблюдать здоровый образ жизни в плане питания и физических нагрузок.
А теперь давайте поговорим про особый случай недуга: первичный пролапс трикуспидального (1 степени) и митрального клапанов.
Особый случай: пролапс митрального и трикуспидального клапана
Пролапс митрального клапана зачастую сопровождается пролапсом трикуспидального. С лечением и диагностикой дело обстоит так же, как и в классическом случае с одним ПТК. Аномалии клапанов могут не причинять дискомфорта пациенту и не влиять на гемодинамику вообще, потому не требуют лечения.
В данном случае аномалии также разделяются по степеням. От степени и будет зависеть лечение.
Более подробно о пролапсе митрального и трикуспидального клапана расскажет видеорепортаж известной телеведущей:
Осложнения
Самые частые осложнения касаются причин, повлёкших ПТК. Так, при недостаточном лечении у больного может развиться вторичный инфекционный эндокардит, обостриться ревматизм. Также ПТК может привести к:
- Тромбоэмболии лёгочной артерии, то есть закупорке последней.
- Тромбозу протеза после операционного лечения.
- Атриовентрикулярной блокаде, характеризующейся нарушением кровообращения.
Нужно понимать, что ПТК сам по себе приводит к нарушениям гемодинамики, что отражается на всех органах, может привести к другим осложнениям.
Прогноз
На протяжении 5 лет после пластики выживает более 72% пациентов, а после протезирования — более 60%. Больные с первой степенью ПТК могут жить без дискомфорта десятилетиями, при правильной терапии.
Источник: http://gidmed.com/kardiologiya/serdechno-sosudistaya-hirurgiya/malye-anomalii-razvitiya/prolaps-trikuspidalnogo-klapana.html
Пролапс трикуспидального клапана: симптомы, диагностика и лечение
Пролапс трикуспидального клапана (ПТК) – патологическое состояние сердца, вызванное проваливанием в диастолу створок трикуспидального клапана в правое предсердье, что провоцирует развитие клапанной недостаточности и сопровождается частичным возвращением кровяного потока в правое предсердье – регургитацией.
Данный недуг сложно назвать распространенным заболеванием. Он диагностируется нечасто: один случай на несколько десятков тысяч человек. Чаще всего заболевание выявляется в сочетании с пролапсом митрального клапана, который в отличие от первого диагностируется у каждого 5 жителя нашего земного шара.
Согласно статистическим исследованиям, пролапс ТК чаще определяется у представителей мужского пола, и в большинстве клинических случаев является результатом перенесенных заболеваний сердца.
Почему возникает ПТК?
Патологическое проваливание трикуспидального клапана бывает врожденный и приобретенный. Чаще всего врожденные аномальные пороки створок клапана и его фиброзного кольца возникают в результате внутриутробного действия на плод токсических факторов.
Происходит это примерно на 3-9 неделе беременности, когда в организме будущего малыша идет закладка жизненно важных органных структур.
Врожденная недостаточность трехстворчатого клапана также может возникать из-за патологий соединительной ткани, как генетических (синдром Морфана), так и приобретенных.
Приобретенный пролапс трикуспидального клапана развивается вторично, на фоне других патологических состояний:
- ревматизма;
- ревматоидного артрита;
- наркомании (реже алкоголизма);
- карциноидного синдрома (развитие карциноидной опухоли провоцирует появление в крови гормона, который наносит непоправимый вред клапанным структурам сердца);
- инфекционные поражения сердца (инфекционный эндокардит);
- повреждение хорд и мышц трикуспидальног клапана;
- травмы грудной клетки.
В здоровом сердце клапан полностью закрывается, при пролапсе ТК закрывается не полностью
Классификация
- В современной кардиологической практике принято выделять четыри степени пролапса трехстворчатого клапана:
- I степень – характеризуется появлением незначительной регургитации, что не нарушает общего состояния организма больного человека; II степень – обратный приток крови у желудочек увеличивается, а сила струи достигает 2 см;
- III степень – выраженная регургитация с нарушениями со стороны функционирования сердечной мышцы (подробнее о том, что такое регургитация мы писали здесь);
IV степень — сильная регургитация, когда назад в желудочек попадает около 40% от общего количества крови.
Принято выделять первичную и вторичную формы ПТК. Первичный вариант заболевания протекает без проявлений гипертензии легочной артерии, когда патологический процесс формируется на фоне первичных отклонений в нормальном функционировании сердечного органа. Вторичный пролапс ТК – болезнь, наступившая в результате легочной гипертензии и увеличения в размерах правых отделов сердца.
Клиническая картина
На ранних этапах формирования пролапса ТК или при развитии патологического процесса 1 степени тяжести у больного, как правило, отсутствуют любые жалобы со стороны работы сердца, а заболевания удается заподозрить лишь в ходе врачебного осмотра. Первые симптомы недуга появляются, когда увеличивается объем регургитации. При выраженных формах недостаточности трехстворчатого клапана у пациентов возникают следующие клинические проявления патологического процесса:
- чувство разбитости, усталость и быстрая утомляемость;
- отечность дистальных отделов нижних конечностей и передней брюшной стенки;
- видимая пульсация шейных вен;
- уменьшение диуреза;
- сердцебиение с нарушениями ритма (тахикардия);
- боли в области сердца;
- одышка;
- в тяжелых случаях – кровохаркание.
На приеме у врача пациенты с 2,3 и 4 степенями пролапса трикуспидального клапана жалуются на чувство разбитости, потерю работоспособность и тяжесть в животе, а также ногах. Нередко у таких больных на первый план выступают жалобы, связанные с уменьшением объемов производимой мочи, что ошибочно воспринимается ими за патологию почек.
Симптомы ПТК со стороны сердца:
- гипертрофия правых отделов сердца;
- симптомы поражения других клапанов;
- пансистолический шум, который усиливается на вдохе;
- аускультативно над сердцем выслушивается звуки «хлопающего паруса»
На пролапс трехстворчатого клапана, помимо изменений со стороны сердца, указывает также увеличение в размерах печени, диспепсические нарушения, тяжесть в правом подреберье и портальная гипертензия.
Согласно статистическим данным, наиболее часто пролапс с недостаточностью трикуспидального клапана диагностируется у пациентов, которые регулярно употребляют наркотические вещества.
Это связанно с тем, что прием дурманящих средств в антисанитарных условиях является одной из главнейших причин возникновения инфекционного или токсического эндокардита, в результате которого створки клапана теряют свою эластичность и способность к полному смыканию в диастолу.
Комплекс диагностических мероприятий
Диагностика ПТК – важный этап в процессе лечения заболевания. Она должна быть комплексной и своевременной, что позволит увеличить шансы пациента на выздоровление. Предположить развитие недуга у больного врач может на основе жалоб, а также данных объективного обследования: пальпации, перкуссии, аускультации сердца.
Подтвердить диагноз позволяют следующие методы инструментального исследования:
- электрокардиография, что позволяет определить дилатацию правого желудочка;
- эхокардиография, что дает возможность диагностировать наличие прогибаний створок трехстворчатого клапана и регургитации;
- катетеризация правых отделов сердца, с помощью которой можно определить повышение давления в сердечных камерах и легких;
- рентгенография органов грудной полости позволяет подтвердить диагноз легочной гипертензии;
- компьютерная томография и МРТ для выявления расширения правых отделов сердца.
Эхокардиограмма сердца с пролапсом трикуспидального клапана
Особенности и современные подходы к лечению заболевания
Лечение пролапса трикуспидального клапана на практике реализуется медикаментозным и оперативным путем.
Выбор метода терапии зависит от нескольких факторов: индивидуальных особенностей организма больного, степени развития патологического процесса, наличия осложнений со стороны сердца, а также сопутствующих заболеваний.
Иногда врачи рекомендуют отказаться от приема каких-либо препаратов. Это целесообразно в случаях, когда у пациента нет характерной симптоматики недуга или она проявляется в незначительной степени.
Медикаментозное лечение проводится преимущественно относительно пролапса трикуспидального клапана 1 степени.
Оно направлено на восстановление клапанных структур и не дает патологическому процессу возможности прогрессировать.
С целью оказания помощи таким больным врачи назначают им лекарственные средства с диуретическим действием, а также препараты из групп ингибиторов АПФ, сердечных гликозидов, антикоагулянтов, бета-блокаторов.
Более сложные варианты пролапса трехстворчатого клапана нуждаются в оперативной коррекции.
На поздних стадиях заболевания врачи предлагают своим пациентам плановое хирургическое вмешательство с реконструкцией (пластикой) фиброзного кольца клапана или его протезирования.
Последнему отдают предпочтение при неэффективности проведенной пластики, эндокардитах инфекционного генеза, грубых изменениях структуры и строения клапанного аппарата.
Эффективность народных средств в лечении пролапса трикуспидального клапана не доказана. Профилактика заболевания заключается в отказе от курения и употребления алкогольных напитков, своевременном выявлении и лечении основных заболеваний, рациональном и сбалансированном питании, умеренных физических нагрузках.
Неблагоприятным прогнозом недуга считается развитие стойкой трикуспидальной недостаточности. Больные с ПТК погибают от нарастающих симптомов сердечной недостаточности, воспаления легких или эмболии легочной артерии.
Источник: https://ritmserdca.ru/bolezni/prolaps-trikuspidalnogo-klapana.html
Пролапс трикуспидального клапана 1 степени — Боль в Сердце
Заболевания сердца ежегодно уносят большое количество жизней. Некоторые заболевания не опасны сами по себе, но при неправильной терапии приводят к развитию тяжелых осложнений.
К таким патологиям относится нарушение функции митрального клапана – его пролапс.
Болезнь может протекать бессимптомно, а признаки ее появления списываются на усталость, то есть не проводится своевременная терапия.
Специфика патологии
Митральный клапан выполняет функцию продвижения крови из левого предсердия в левый желудочек, а также препятствует обратному кровотоку. Пролапс митрального клапана – заболевание, характеризующееся набуханием и выпячиванием створок, отделяющих желудочек от предсердия. Причиной служит потеря их эластичности и упругости.
Попадание крови обратно в предсердную область является опасным нарушением, и называется регургитацией. Поражение затрагивает фиброзную ткань, обеспечивающую соединение створок. Наблюдается снижение их прочности вследствие утолщения спонгиозного слоя.
ПМК
По статистическим данным, патология развивается у 5-7% населения планеты. ПМК встречается у молодых людей от 16 до 35 лет. В группу риска входят женщины от 16 от 40 лет, а также дети, в семье у которых болезнь передается генетически.
Чем отличается пролапс трикуспидального клапана?
Трикуспидальный клапан находится между правыми предсердием и желудочком. Он включает в себя 3 клапана. Основной функцией является кровообращение, проходящее между аортой и предсердием. Вследствие появления патологии заслонки начинают выступать в предсердную область, что приводит к снижению интенсивности кровотока и уменьшению объема поступающей к аорте крови.
Регургитация трикуспидального клапана
Пролапс трикуспидального клапана возникает реже, чем митрального, но оказывает существенную нагрузку на правую часть сердца. Развитие патологий происходит одновременно при системных нарушениях. Заболевание также не имеет симптоматики на начальных этапах развития, и появляется вследствие первичных болезней (легочная гипертензия, инфаркт миокарда).
Классификация и особенности гемодинамики
Существует несколько критериев разделения недуга. В зависимости от времени появления заболевание подразделяется на такие виды:
- первичное — развивается вследствие наследственного нарушения фибриллогенеза или наличия врожденных проблем хордовой соединительной ткани;
- вторичное — появляется в виде сопровождающего фактора при поражении организма другими болезнями или осложнений после ревматического нарушения функциональности сердечных стенок и воспалительного процесса. Вторичный вид еще называют идиопатическим. Причины его появления не всегда можно выявить.
Локализоваться пролапс может развиваться на одной или обеих стенках. Уровень поражения и глубины провисания створок влияют на классификацию. В зависимости от этих параметров патология может быть:
- 1 степени (углубление на расстояние 3-6 мм);
- 2 степени (от 6 до 9 мм);
- 3 степени (больше 9 мм).
От уровня прогиба не всегда зависят патологические изменения. Основным фактором является уровень выраженности регургитации. Именно от него зависит опасность и проявление симптомов. Регургитация может происходить в области створок, доходить до левого предсердия или достигать его противоположного края.
Гемодинамические изменения предполагают перегрузку левого предсердия во время сокращений сердечной мышцы и дилатацию левого желудочка по причине проходящего через него избыточного объема крови, вследствие чего возможно появление его дисфункции и гипертрофических изменений. Исследования показывают, что гипертензия легких развивается в 70% случаев и обещает благоприятный исход.
Причины возникновения заболевания
Факторы, способствующие развитию патологии, различаются по этиологии. В медицинской практике причины появления недуга делятся на:
- Первичные. Сюда относят синдром Марфана, несовершенный остеогенез, эластическая псевдоксантома. Обусловлены врожденными клеточными изменениями соединительной ткани, способными привести к появлению дефектов аппарата, обеспечивающего нормальную работу клапана. При этом эластичность створок повышается слишком сильно, следствием чего является их излишнее растяжение и податливость.
- Вторичные. Развитию предшествуют сердечно-сосудистые заболевания (ишемическая сердечная болезнь, инфаркт миокарда, миокардит), а также перенесенные травмы грудной клетки, вследствие которых происходит повреждения структуры клапана и нарушение функционирования сердечной мышцы.
Стимулировать развитие патологии также могут ревматические поражения организма, радиационное и токсическое воздействия. Психоэмоциональные нарушения (стрессовое состояние, период депрессии, нервное перенапряжение) также могут стать катализатором для появления недуга.
Симптомы
В большинстве случаев, особенно на начальных стадиях развития, симптоматика не выражена (особенно с регургитацией невысокой степени), и болезнь диагностируется во время профилактического осмотра. Прогрессирование заболевания сопровождается следующими признаками:
- непродолжительные колющие ощущения в области сердца;
- увеличение частоты сердечных сокращений;
- повышенная потливость;
- снижение АД;
- обмороки;
- гипертермия;
- панические атаки, состояние необъяснимого страха и ночные кошмары;
- нехватка воздуха и тяжесть дыхания;
- головокружение и общая слабость организма.
- Симптоматика не связана с выполнением физических упражнений и является следствием воздействия на организм основного заболевания.
- У женщин может происходить нарушение менструального цикла по причине повышение свертываемости крови.
- Первичный пролапс вызывает изменения в строении тела пациента, проявляющиеся в виде аномально высокого роста, удлинения конечностей и увеличения подвижности суставов.
Особенности течения заболевания у детей
Форма, этиология и патогенез болезни не отличаются от ее протекания у взрослых. Патология имеет большую частоту распространения среди девочек в возрасте от 12 лет, а наивысшие шансы ее обнаружения могут быть у подростков и детей 10-17 лет. Распространенными симптомами являются:
- тяжесть при выполнении физических нагрузок;
- одышка;
- астения;
- тахикардия;
- кратковременная острая боль в области груди;
- нарушение сна и ночные кошмары;
- высокий уровень тревожности;
- нарушение осанки и деформация суставов.
При слабой выраженности симптомов и благоприятном течении болезни нет необходимости в назначении специфического лечения.
Диагностика и методы лечения
По причине отсутствия отличительных от других сердечных заболеваний проявлений, специалист должен внимательно изучить анамнез пациента и провести ряд диагностических мероприятий. Основными способами определения патологии являются:
- Электрокардиограмма. Регистрирует нарушения ритмики сердца и ЧСС, позволяет наблюдать наличие аномальных изменений в сердечной структуре.
- ЭхоКГ. Дает возможность диагностировать наличие провисания створок, увеличение размера желудочков и предсердий, а также отображает косвенные признаки (расширение аорты и аневризму перегородки). Является основным методом, позволяющим определить наличие недуга.
- Рентгенография грудной клетки. Показывает строение сердца, легких и сосудов, и позволяет определить их увеличение и нарушение формы.
- Фонокардиография. Регистрирует наличие и интенсивность тонов и шумов в области сердца.
Для определения влияния болезни на организм и факторов, способствующих ее проявлению, проводится мониторинг суточных показателей ЭКГ с регистрацией всех действий пациента. Нагрузочный тест позволяет определить возможность вреда от занятий спортом и изменения в самочувствии после физических нагрузок.
- Для исключения других заболеваний и выявления первичной причины появления пролапса проводятся консультации со специалистами других сфер (ревматолог, кардиохирург, психиатр, невропатолог).
- Кардиологу необходимо изучить амбулаторную карту пациента, в которой могут быть указаны факторы, спровоцировавшие развитие пролапса.
- Бессимптомное течение недуга не нуждается в специализированной терапии. При диагностировании 2 или 3 степени применяются следующие группы препаратов:
- бета-блокаторы (Метопролол, Корданиум);
- витамины группы В;
- седативные средства (Ново-Пассит, Седистресс);
- нейролептики (Ридазин, Тиорил);
- антикоагулянты (Варфарин, Ревипарин).
Для укрепления общего состояния организма и в качестве дополнительных терапевтических методов можно применять:
- иглоукалывание;
- электрофорез с использованием калиевых и бромовых солей;
- массаж;
- лечебную физкультуру.
При тяжелой форме, осложняющейся негативными прогнозами, необходимо хирургическое вмешательство. Оно может происходить в виде протезирования или пластики клапана.
Осложнения и риски
ПМК в большинстве случаев не приводит к опасным последствиям, но в случае неправильного или позднего лечения наблюдаются такие осложнения:
- Недостаточность митрального клапана. Образуется при смыкании створок не в полном объеме, недостаточности кровотока и попадании крови в предсердную полость. Продолжением становится развитие острой сердечной недостаточности.
- Инфекционный эндокардит. Воспаление внутренней сердечной оболочки, приводящее к кардиогенному шоку.
- Инсульт. При тяжелой степени или при не своевременной терапии возможны инвалидность, летальный исход.
В группу риска попадают пациенты, имеющие в анамнезе заболевания сердца. Особенно опасным является перенесение повторного инфаркта миокарда.
Профилактика и прогноз
Пациенту рекомендуется ежегодно проходить периодические профилактические осмотры у кардиолога для предотвращения осложнений. Профилактика состоит в нейтрализации факторов риска развития дополнительных патологий и терапии основного заболевания. Общие рекомендации:
- умеренная физическая активность (бег, плавание);
- отказ от вредных привычек;
- соблюдение режима питания и сна.
Профилактика ПМК
Стоит также принимать накопительные успокаивающие средства (Валериана, Пустырник) для того, чтобы постепенно избавиться от стрессовых состояний и чрезмерной нервозности. Прогноз при первой степени пролапса благоприятный.
Для обеспечения отсутствия проблем со здоровьем пациентам, находящимся на 2-3 стадии, необходимо тщательно выполнять рекомендации кардиолога и контролировать течение заболевания, спровоцировавшего патологию. При появлении симптомов необходимо немедленно обратиться за консультацией к специалисту. Если болезнь вовремя остановить, то можно не беспокоиться о появлении осложнений.
Источник: https://bolserdce.ru/prolaps-trikuspidalnogo-klapana-1-stepeni.html
Пролапс трикуспидального клапана
Пролапс трикуспидального клапана – редкая сердечная болезнь органического происхождения. Обнаруживается такой порок у одного человека из 10 тысяч. Чаще всего он диагностируется у представителей мужского пола, которые в анамнезе имеют ишемическую болезнь сердца или патологии коронарного кровообращения.
Содержание:
Трикуспидальный клапан соединяет между собой правое предсердие и правый желудочек. Его функция — обеспечить движение крови по направлению к аорте и легочной артерии и ограничить ее обратное затекание в предсердие.
Дефект работы этого сердечного клапана заключается в его неполном смыкании или провисании в правое предсердие во время диастолы, из-за чего кровь забрасывается в обратном нормальному кровотоку направлении (этот процесс называется регургитация). Патологические изменения в работе этого клапана вызываются процессами дегенерации и дисплазии его клеток, поэтому он утрачивает свою природную эластичность и как бы «проваливается внутрь».
Причины
Развитие пролапса трикуспидального клапана провоцируют врожденные или приобретенные факторы.
- Нарушение нормального внутриутробного развития, когда на плод могут повлиять различные токсические вещества (при бесконтрольном самолечении матери фармакологическими препаратами, злоупотреблении вредными привычками).
- Гипоксия плода, недостаточное поступление кислорода.
- Токсикозы беременной.
- Резус-конфликт между матерью и плодом.
- Дефицит питательных веществ в рационе женщины, голодание, строгие диеты.
- Генетические аномалии, обусловленные наследованием дефектных хромосом (синдром Элерса-Данлоса, синдром Марфана, врожденная контрактурная арахнодактилия, эластическая псевдоксантома).
- Ревматизм или ревматоидный артрит.
- Кардиомиопатии.
- Патологии других клапанов сердца (митрального и аортального).
- Осложнения после вирусных или бактериальных заболеваний в раннем детстве (гнойных ангин, гломерулонефритов, пневмоний).
- Опухоли, при которых в организме вырабатывается особое вещество, разрушающее миоциты (сердечные клетки).
- Инфекционные заболевания сердца (миокардит, перикардит, эндокардит).
- Гипертиреоз, тиреотоксикоз.
- Травматические повреждения грудной клетки (ушибы, ранения, образование гематом).
- Разрушение сердечных волокон из-за токсического воздействия лекарственных средств, наркотиков, этилового спирта.
- Бронхолегочные заболевания с нарушением вентиляции органов.
- Цирроз печени.
- Аутоиммунные патологии.
- Иммунодефициты.
- Системные болезни (склеродермия, красная волчанка, васкулиты).
- Гормональные или обменные заболевания.
- Артерииты.
- Воздействие ионизирующего излучения и плохой экологии.
Степени пролапса трикуспидального клапана
- Первая — появление умеренной регургитации на уровне створок, которая может быть обнаружена при ультразвуковом исследовании. У пациентов нет жалоб на здоровье, они сохраняют активный образ жизни.
- Вторая — обратный заброс крови увеличивается и достигает середины правого предсердия.
Больные начинают ощущать перебои в работе сердца, их самочувствие ухудшается.
- Третья — регургитация достигает больших объемов и наблюдается по всему предсердию, пациенты предъявляют характерные жалобы на нарушения в работе сердца (изменения ритма, повышение давления, головокружения, загрудинные боли, одышку при нагрузке или в покое).
- Четвертая — в правое предсердие в диастолу попадает до 40% крови. Состояние больных крайне тяжелое, признаки сердечной недостаточности ярко выражены.
В медицине также выделяют первичный пролапс ТК (трикуспидального клапана) и вторичный. Первый вариант протекает легче и чаще всего обуславливается патологиями в работе сердца и его сосудов.
Второй является следствием легочной гипертензии, которая возникает из-за серьезных патологий легких или легочной артерии.
Клиника
Симптомы болезни нарастают прямо пропорционально увеличению регургитации.
На начальных этапах порок может проявлять себя косвенными признаками:
- быстрым утомлением при выполнении домашних или профессиональных дел;
- головными болями, похожими на мигрень;
- подташниванием в сочетании легким головокружением;
- нарушениями сна, появлением излишней тревожности.
Характерными для разгара болезни являются следующие симптомы:
- сильная усталость, слабость даже при небольших физических нагрузках;
- чрезмерная потливость, дрожь в конечностях;
- выраженная отечность на ногах и на животе;
- ощутимая и видимая пульсация вен на шее;
- уменьшение объема отделяемой мочи;
- нарушения сердечного ритма (тахикардия, аритмия, экстрасистолы);
- сердечные боли;
- сильная одышка;
- кровохаркание (иногда);
- болезненность и дискомфорт в правом подреберье, значительное увеличение печени;
- подъемы АД;
- диспепсические явления: тошнота, рвота (не всегда);
- головокружения, обмороки.
Объективные диагностические признаки болезни (выявляются при прослушивании, выстукивании сердца, на снимках УЗИ, рентгене).
- Увеличение сердечных границ справа.
- Гипертрофия миокарда.
- Шумы в сердце, особенно при вдохе.
- Фиксирование степени регургитации и прогибания клапанных створок при ультразвуковом обследовании.
Диагностика
- Сбор жалоб и сведений об образе жизни и привычках пациентов.
- Осмотр, аускультация, перкуссия.
- УЗИ сердца (эхокардиография).
- ЭКГ.
- Рентгенография.
- КТ, МРТ.
- Анализы крови и мочи.
Лечение
Терапия пролапса трикуспидального клапана основывается на консервативных или оперативных мероприятиях. Выбор метода лечения зависит от степени поражения и течения заболевания.
На начальных этапах болезни врачи назначают диуретики, ингибиторы АПФ, препараты калия, витамины, сердечные гликозиды, антикоагулянты. Цель терапии при 1 стадии ПТК остановить ослабление сократительной способности клапана, восстановить нормальную работу сердечной мышцы.
На поздних этапах развития болезни медикаментозное лечение считается неэффективным и пациентам предлагают оперативное вмешательство. Оно заключается в реконструкции фибринозного кольца пораженного клапана или его протезировании (полной замене на имплантат).
Профилактика и прогноз
- Нормализация распорядка дня, рациональное распределение нагрузок, полноценный сон.
- Своевременное лечение инфекционных и дегенеративных заболеваний организма.
- Правильное питание.
- Отказ от вредных привычек.
- Активный образ жизни.
- Беременным женщинам необходимо лечить гестоз, а также исключить вредные влияния на плод.
Опасен ли пролапс трикуспидального клапана? Небольшой пролапс ТК имеет благоприятный прогноз. Таких пациентов наблюдают кардиологи и назначают им проведение диагностических обследований 1 раз в год.
Женщинам с таким пороком можно забеременеть и родить здорового ребенка. Конечно, при условии постоянного наблюдения в кардиологическом центре.
В случае прогрессирования болезни важно своевременно провести оперативное вмешательство и восстановить функции трикуспидального клапана.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Источник: http://comp-doctor.ru/cardio/prolapse-tricuspidalis.php
Недостаточность трехстворчатого клапана
- Трикуспидальная недостаточность — неспособность правого предсердно-желудочкового клапана эффективно препятствовать обратному движению крови из правого желудочка в правое предсердие во время систолы желудочков сердца.
- Частота • По данным аутопсий пороки трёхстворчатого клапана обнаруживают у 15–30% больных c ревматическими пороками сердца • Трикуспидальная недостаточность составляет 85% пороков трёхстворчатого клапана • По данным ЭхоКГ трикуспидальную недостаточность I степени можно выявить практически у всех здоровых людей.
- Этиология • Первичная трикуспидальная недостаточность при врождённых аномалиях (аномалии Эбштайна, аномалиях количества створок, в сочетании с дефектом межпредсердной перегородки или при корригированной транспозиции магистральных) — 50%, травме сердца, карциноидном синдроме (вследствие образования деформирующих фиброзных бляшек в створках клапана), миксоматозной дегенерации или ревматическом поражении клапана, эндокардите наркоманов (изолированное поражение трикуспидального клапана — 40% случаев), синдромах дисплазии соединительной ткани (обычно пролапс трикуспидального клапана при синдроме Марфана или Элерса–Данло) • Вторичная трикуспидальная недостаточность вследствие дилатации фиброзного кольца при высокой лёгочной гипертензии осложняет 90% всех пороков митрального клапана (из них 95% стенозов митрального клапана) и 90% случаев дилатационной кардиомиопатии • Вторичная трикуспидальная недостаточность вследствие ишемической дисфункции или разрыва папиллярных мышц при инфаркте правого желудочка.
Патофизиология • При первичной недостаточности возрастает нагрузка объёмом правых отделов сердца, увеличиваются размеры их полостей, происходит застой крови в большом круге кровообращения • В ряде случаев при дилатации правого предсердия возникают его тромбозы, а также суправентрикулярные нарушения ритма сердца (аномалия Эбштайна часто сочетается с синдромом Вольффа–Паркинсона–Уайта) • Присоединение вторичной недостаточности при митральных пороках, осложнённых высокой лёгочной гипертензией, обычно сопровождается разгрузкой малого круга кровообращения и некоторым улучшением гемодинамики без существенного застоя в большом круге кровообращения и снижения ударного объёма • По мере прогрессирования порока сердечный выброс уменьшается более значительно • При повышении давления в правом предсердии более 10 мм рт.ст. развивается застой в большом круге кровообращения • Выделяют четыре степени порока: I — едва определимая обратная струя крови, II — обратный ток определяется на расстоянии 2 см от клапана, III — струя регургитации определяется на расстоянии более 2 см от клапана, IV — регургитация определяется на большом протяжении полости правого предсердия.
Клиническая картина и диагностика • Жалобы •• У грудных детей обычно выявляют тяжёлую сердечную недостаточность и цианоз, в более старшем возрасте — одышку, повышенную утомляемость, цианоз и симптомы правожелудочковой недостаточности • В 25% случаев начальное проявление — наджелудочковая тахикардия как проявление синдрома Вольффа–Паркинсона–Уайта или фибрилляции предсердий при их дилатации • Жалобы, обусловленные сопутствующими состояниями при вторичной недостаточности (болевой синдром при инфаркте правого желудочка, симптомы пороков митрального клапана и др.).
- • Периферические симптомы •• Пульсация яремных вен •• Пульсация по левому краю грудины, увеличивающаяся на вдохе •• Пальпируемая пульсация правого предсердия и лёгочной артерии в систолу желудочков •• Пульсация печени.
- • Клапанные симптомы •• Систолическое дрожание •• Ослабление I тона •• Усиление лёгочного компонента II тона •• III тон •• Звуки хлопающего паруса при пролапсе клапана •• Пансистолический шум (особенно при повышенной постнагрузке правого желудочка) над мечевидным отростком грудины, часто музыкальный или напоминающий звук клаксона, интенсивность которого усиливается на вдохе (симптом Риверо-Корвальо) или при надавливании на печень •• При тяжёлой трикуспидальной недостаточности иногда выслушивают низкочастотный протодиастолический или мезодиастолический шум.
- • Симптомы недостаточности в большом круге кровообращения •• Расширение размеров сердца вправо •• Набухание шейных вен •• Увеличение печени •• Симптом Плеша — набухание шейных вен при лёгкой компрессии печени во время её пальпации •• Отёки •• Асцит.
- • Симптомы основного заболевания (синдрома Марфана, инфекционного эндокардита, ИМ, ТЭЛА).
Специальные исследования • ЭКГ •• Признаки гипертрофии и перегрузки правых отделов сердца •• -Волна и пароксизмы тахикардии из АВ-узла при синдроме Вольффа–Паркинсона–Уайта •• Фибрилляция и трепетание предсердий •• АВ-блокада при аномалии Эбштайна или расщеплении септальной створки клапана.
• Яремная флебограмма: выраженные волны V, высота которых коррелирует со степенью тяжести трикуспидальной регургитации.
• Рентгенография органов грудной клетки •• Выбухание дуг правого желудочка и правого предсердия •• Расширение теней полых вен •• При вторичной недостаточности — усиление лёгочного рисунка, расширение и неструктурность корней лёгких, линии Керли В, выбухание дуг левых отделов сердца и лёгочной артерии.
• ЭхоКГ •• Увеличение размеров полостей и гипертрофия стенок правых отделов сердца •• Расширение верхней полой вены •• Расширение диаметра фиброзного кольца клапана при вторичном пороке •• Деформация клапанного аппарата при ревматизме •• Признаки других клапанных или врождённых аномалий •• Смещение фиброзного кольца клапана и «атриализация» правого желудочка, а также увеличение амплитуды движения створок при аномалии Эбштайна •• Утолщение и деформация створок при карциноидном синдроме •• Наличие вегетаций или дефектов створок при инфекционном эндокардите •• Регистрация потока регургитации в допплеровском режиме и определение тяжести регургитации по отношению площади струи к площади правого предсердия (I степень — соотношение не превышает 1:3, II степень — 2:3, III степень — превышает 2:3) •• По максимальной скорости регургитирующей струи (v) рассчитывают систолическое давление в лёгочной артерии (СДЛА): СДЛА = СДПЖ (в отсутствие стеноза лёгочной артерии); СДПЖ = 4v2 + ЦВД, где СДПЖ — систолическое давление в правом желудочке •• Чреспищеводную ЭхоКГ проводят всем пациентам для исключения тромбоза правого предсердия и вегетаций, даже при нормальном сердечном ритме.
• Катетеризация правых отделов сердца •• На кривой давления в правом предсердии — выраженная волна V и крутой Y-спад •• При тяжёлой недостаточности — волна A и X-спад сглажены, поэтому кривая давления в правом предсердии сходна с таковой в правом желудочке •• При изолированной недостаточности — ускорение АВ-кровотока в период раннего диастолического наполнения •• Наличие высокого конечного диастолического АВ-градиента давления свидетельствует о сопутствующем стенозе трёхстворчатого клапана •• Проводят измерение давления в правом желудочке, правом предсердии и лёгочной артерии в покое и на фоне проб с кислородом и аминофиллином для определения обратимости лёгочной артериальной гипертензии и прогноза хирургического лечения •• При повышении систолического давления в правом желудочке более 60 мм рт.ст. практически всегда причиной трикуспидальной недостаточности бывают митральные пороки.
• Правая вентрикулография •• Регистрация потока регургитации •• Оценка топографии правых отделов сердца при аномалии Эбштайна и исключение сопутствующих аномалий (транспозиция магистральных сосудов, ДМПП и др.).
- • Коронарная ангиография •• Выполняют при наличии эпизодов стенокардии и положительных результатах нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на реконструкцию нескольких клапанов •• У 14% пациентов с пороками трёхстворчатого клапана выявляют ИБС.
- ЛЕЧЕНИЕ • Консервативное лечение •• В отсутствие лёгочной гипертензии даже тяжёлая недостаточность обычно поддаётся терапии диуретиками и венозными вазодилататорами (нитраты внутрь и в виде пластырей, при тяжёлой рефрактерной трикуспидальной недостаточности — ингибиторы АПФ) •• Дозу подбирают в зависимости от ЦВД, диуреза и выраженности отёков •• Эффективность сердечных гликозидов при синусовом ритме невелика •• При рефрактерной трикуспидальной недостаточности и тяжёлой дисфункции правого желудочка показаны инотропные средства в/в (предпочтительно добутамин) •• При лёгочной гипертензии наиболее благоприятный эффект оказывает снижение давления в лёгочной артерии: в ряде случаев эффективны диуретики и вазодилататоры, но их следует применять с осторожностью, поскольку диапазон приемлемых значений наполнения сердца сужен, а способность увеличивать сердечный выброс в ответ на снижение ОПСС ограничена •• Профилактику инфекционного эндокардита рекомендуют во всех случаях первичной трикуспидальной недостаточности, а при вторичной трикуспидальной недостаточности необходимости в профилактике, по-видимому, нет •• При инфекционном эндокардите гемодинамические осложнения и эмболии переносятся лучше, чем при эндокардите левых отделов сердца, поэтому антибиотикотерапию перед операцией можно проводить дольше (в ряде случаев вообще удаётся обойтись без хирургического вмешательства).
- • Хирургическое лечение •• Показания ••• III–IV степень трикуспидальной недостаточности с выраженными клиническими проявлениями ••• Гемодинамически значимые пороки в сочетании со II и большей степенью относительной трикуспидальной недостаточности ••• III–IV степень бессимптомного порока при грубой деформации створок или клапанного аппарата •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат проб с аминофиллином и кислородом ••• Активность ревматического процесса не считают противопоказанием к оперативному лечению •• Методы хирургического лечения ••• Шовные методы Кея–Бойда и ДеВега или опорно-кольцевой метод Карпантье аннулопластики используют при первичном пороке и сохранном клапанном аппарате ••• При грубых морфологических изменениях клапана, инфекционном эндокардите, аномалии Эбштайна и неэффективности предшествующей аннулопластики проводят протезирование клапана биологическими искусственными клапанами (30% операций на трёхстворчатом клапане) ••• Неоднозначное отношение к механическим клапанам в трикуспидальной позиции вызвано повышенным тромбообразованием в правых отделах сердца, обусловленным, по-видимому, низкой концентрацией ПгI2, обладающего антитромботическим эффектом (этот Пг синтезируется в лёгких и поступает с током крови только в левые отделы сердца).
- Специфические осложнения • ТЭЛА • Вторичный инфекционный эндокардит • Тромбоз протеза • Дегенеративные изменения биологического протеза и необходимость в репротезировании • АВ-блокада.
- Прогноз • При естественном течении порока прогноз практически всецело определяется сопутствующими состояниями, например тяжестью поражения митрального и аортального клапанов •• Присоединение вторичного трикуспидального порока ухудшает прогноз •• При травматической недостаточности пациенты, выжившие в остром периоде, обычно относительно легко переносят порок в течение 5–10 лет, после чего наступает быстрое прогрессирование симптомов •• Среди пациентов с умеренной трикуспидальной недостаточностью после оперативной коррекции сопутствующего тяжёлого митрального порока 66% пациентов в дальнейшем нуждаются в коррекции прогрессирующей трикуспидальной недостаточности • Прогноз при оперативном лечении •• Госпитальная летальность — 14,1%.
Синонимы • Недостаточность правого предсердно-желудочкового клапана • Недостаточность трикуспидального клапана. Сокращения • СДЛА — систолическое давление в лёгочной артерии • СДПЖ — систолическое давление в правом желудочке.
МКБ-10 • I07.1 Трикуспидальная недостаточность
Источник: http://mma.ru/articles/69102/